La osteoporosis es la enfermedad ósea metabólica más común. Se caracteriza por un compromiso de la resistencia ósea que predispone a un mayor riesgo de fractura. En este artículo revisaremos cómo identificar a mujeres de mayor riesgo para centrar en ellas los recursos diagnósticos y terapéuticos.
Octubre 2021
Introducción
La osteoporosis se define como un trastorno esquelético caracterizado por un compromiso de la resistencia ósea que predispone a un mayor riesgo de fractura. La resistencia ósea refleja principalmente la densidad y la calidad ósea.(1)
Se puede clasificar como primaria o secundaria. La osteoporosis primaria puede ocurrir en ambos sexos a toda edad, pero a menudo sigue a la menopausia en las mujeres. La osteoporosis secundaria (Tabla 1) se da por la pérdida ósea como resultado de medicamentos, afecciones o enfermedades.(1)
|
Tabla 1. Causas secundarias de osteoporosis (2) |
|||
|
ENDOCRINO/ METABÓLICAS |
NUTRICIONAL/ GASTROINTESTINAL |
MEDICAMENTOS |
OTRAS |
|
Acromegalia DM1-DM2 Deficiencia hormona del crecimiento Hipercortisolismo Hiperparatiroidismo Hipertiroidismo Hipogonadismo Hipofosfatemia Porfiria Embarazo |
Alcoholismo Anorexia Déficit de calcio DHC Malabsorción Enf. Crohn Enf. celíaca Bypass gástrico Déficit vitamina D |
Antiepilépticos Inhibidores aromatasa Quimioterapia Inmunosupresores Corticoides Heparina Litio Inhibidor bomba de protones I SGLT 2 Hormona tiroidea (suprafisiológica) |
Artritis reumatoide VIH Espondiloartritis anquilosante Enf. Pulmonar Hemofilia Hipercalciuria Inmovilización Mieloma ERC Sd. Ehler- Danlos Sd. Marfán Osteogénesis imperfecta |
Epidemiología y magnitud del problema
Se estima que en el mundo hay 200 millones de personas con osteoporosis, lo que iría en aumento con el envejecimiento de la población. (3)
En Chile, un estudio basado en la comunidad que analizó a mujeres de 50 años o más, mostró una prevalencia en el fémur de 46% y 22% para osteopenia y osteoporosis, respectivamente. (4)
La osteoporosis es asintomática hasta que se presentan las fracturas. Estas se han asociado con un aumento del dolor crónico, depresión, discapacidad y dependencia. Se estima que más del 50% de los sobrevivientes de fracturas de cadera no pueden regresar a una vida independiente, y su tasa de mortalidad es del 20 a 30 % en el primer año.(3)
Esto se suma a los altos costos para el sistema público. En Chile se calcula que el costo anual de las fracturas osteoporóticas es de 25.600 millones de pesos. (5)
A pesar del impacto de las fracturas, la osteoporosis se subdiagnostica y subtrata a nivel internacional (6) y nacional. (7) Existen intervenciones no farmacológicas y farmacológicas eficaces en la prevención de fracturas, por lo que es importante identificar en la APS a los pacientes con alto riesgo que se beneficiarían de dichas terapias.
Diagnóstico
Clínicamente la osteoporosis se diagnostica si existe una fractura por fragilidad (FF) independiente de la densitometría ósea (DMO). Una FF es definida como aquella que se produce por una fuerza similar a una caída de propia altura o menos en columna vertebral, cadera, pelvis, húmero proximal y muñeca.(8)
Operativamente la osteoporosis se diagnostica con criterios establecidos por la OMS en
- 1994 (ver Tabla 2) a través de la medición de densitometría ósea de doble fotón radiológico (en inglés dual-energy x-ray absorptiometry o DXA) con un valor T-score menor a -2.5 desviaciones estándar (DE) comparándolo con personas jóvenes de mismo sexo, etnia e IMC. (8) Esta se evalúa en el menor valor medido entre columna lumbar, cuello femoral, cadera total o 33% del radio. El radio debe usarse solo cuando no es factible evaluar cadera o columna. (9)
|
Tabla 2. Clasificación Densitométrica según OMS |
|||
|
Normal |
Osteopenia |
Osteoporosis |
Osteoporosis severa |
|
T-score > -1 |
T-score -1 a -2.5 |
T-score <-2.5 |
T-score < -2.5 + fractura por fragilidad |
Si bien la tasa de fracturas se observa mayormente en el grupo con T- score < -2.5 , hay mayor cantidad absoluta de mujeres con fracturas en rango de osteopenia. Por esto es importante considerar la relación entre densidad ósea y riesgo de fractura como un continuo, sin un único umbral de fractura, e identificar a las pacientes con mayor riesgo. (10) Es así como se considera el diagnóstico de osteoporosis también en personas con osteopenia y un riesgo elevado de fracturas. (2) (11)
Evaluación
El riesgo de osteoporosis debe evaluarse en mujeres de 50 años o más o al comienzo de la menopausia con historial médico detallado, un examen físico y una evaluación del riesgo de fractura con herramienta FRAX®. La necesidad de medición de DMO debe considerarse de acuerdo con el perfil de riesgo de cada paciente. (2) (11) Algunas recomendaciones incluyen realizar DMO a toda mujer > 65 años (12).
En la anamnesis y examen físico deben evaluarse factores de riesgo como la edad (>65 años), fracturas previas, enfermedades que causan daño óseo u osteoporosis secundaria, tabaquismo, consumo de alcohol más de 3 U/día, antecedente familiares de osteoporosis o fractura de cadera, caídas, visión reducida, problemas de movilidad e IMC <20. (13)
- Herramienta de evaluación de riesgo de fractura
Se han propuesto diversas escalas clínicas, teniendo en cuenta los factores de riesgo más importantes. En un metaanálisis 2019 se estudió la precisión predictiva de diversas herramientas para identificar personas con alto riesgo de fractura, pudiendo comparar FRAX, GARVAN y QFracture. Se concluye que la capacidad discriminativa de las herramientas fue aceptable o excelente. (14)
De estas herramientas, actualmente la más usada en el mundo es FRAX® (Fracture Risk Assessment Tool), validada en 64 países incluido Chile. Es un algoritmo que estima la probabilidad a 10 años de tener fractura por fragilidad, ya sea fractura osteoporótica mayor (FOM) [cadera, columna, fractura de húmero o muñeca] o de cadera sola. Considera datos epidemiológicos locales, edad, IMC y siete factores de riesgo clínicos (Tabla 3). Puede calcularse con o sin datos de DMO.
La herramienta se encuentra disponible en la web gratis y se puede acceder a través del siguiente link https://www.sheffield.ac.uk/FRAX/tool.aspx?lang=sp.
|
Tabla 3. Datos para cálculo de FRAX® |
|
1. Edad (acepta edades entre 40 a 90 años) 2. Sexo 3. Peso 4. Talla 5. Uso Corticoides (> 5 mg prednisona o equivalente, por más de 3 meses) 6. Consumo de alcohol (> 3 U/día) 7. Antecedente de fractura previa 8. Artritis Reumatoide 9. Uso de tabaco activo 10. Antecedente de fractura de cadera en padres 11. Osteoporosis secundaria (DM1, osteogénesis imperfecta, hipertiroidismo no tratado, hipogonadismo o menopausia prematura (<45 años), malnutrición, malabsorción o hepatopatía crónica). 12. Densitometría Ósea. (T-Score cuello fémur) |
En la práctica clínica, FRAX® está destinado a ayudar a los médicos a tomar decisiones de diagnóstico y tratamiento más informadas sobre a quién y cuándo tratar.
En 2018 se establecieron en 7 países de Latinoamérica, incluyendo Chile, umbrales de corte dependientes de la edad para evaluación y tratamiento. (15)
Se definieron tres umbrales:
- Umbral inferior de evaluación (riesgo de FOM a 10 años equivalente a una mujer sin FF previa, IMC de 25Kg/m2 y sin otros factores de riesgo clínicos)
- Umbral de intervención o tratamiento (riesgo de FOM a 10 años equivalente a una mujer con FF previa, IMC 25Kg/m2 y sin otros factores de riesgo clínicos)
- Umbral superior de evaluación: 1,2 veces el umbral de tratamiento.
Tras la evaluación del riesgo de fractura con FRAX® sin DMO, el paciente puede clasificarse en riesgo bajo, intermedio o alto.
- Riesgo bajo: tranquilice, brinde consejos sobre el estilo de vida.
- Riesgo intermedio: mida la DMO y vuelva a calcular el riesgo de fractura para determinar si el riesgo de una persona se encuentra por encima o por debajo del umbral de intervención.
- Alto riesgo: se puede considerar para el tratamiento sin la necesidad de DMO.
El establecimiento de umbrales de evaluación y tratamiento específicos para cada país permite detectar y tratar a pacientes con alto riesgo de fractura. Además, como el cálculo de FRAX® se puede realizar sin densitometría es una herramienta de utilidad en la toma de decisiones en regiones con escaso acceso a este examen.
Es importante considerar que los umbrales de FRAX® son solo para orientación. Un buen juicio clínico debe tener en cuenta las limitaciones de FRAX(16) Por ejemplo, no incluye las respuestas a la dosis para varios factores de riesgo (uso de glucocorticoides, tabaquismo, alcohol), número fracturas previas o riesgo de caídas.
- Radiografía de columna lateral
La radiografía tiene poca utilidad en el diagnóstico de osteoporosis dada su baja sensibilidad. Su utilidad principal es pesquisar fractura vertebral osteoporótica previa ya que su detección implica que tal paciente tiene un riesgo elevado de nuevas fracturas. (17) Hasta 2/3 de las fracturas vertebrales previas son asintomáticas por lo que solo el antecedente en la historia es insuficiente. (8)
|
Tabla 4. Indicaciones de solicitud de radiografía de columna lateral |
|
1. Antecedentes clínicos de fractura vertebral. 2. Dolor dorsolumbar sospechoso de fractura vertebral reciente. 3. Examen físico sugerente de fractura vertebral previa:
4. DMO con anatomía vertebral anómala ( Diferencia > 1 DE en dos vértebras) o T Score -4 DE. |
- Exámenes laboratorio
En mujeres postmenopáusicas con diagnóstico de osteoporosis o alto riesgo de fractura se recomienda una evaluación sistemática de causas secundarias, ya que estos factores se han identificado hasta en un 40% de las mujeres diagnosticadas con osteoporosis primaria que no tienen evidencia clínica de causa secundaria. (11) Exámenes recomendados se encuentran en la tabla 5. Exámenes adicionales se deben considerar según historia y sospecha.(2)
|
Tabla 5. Exámenes para evaluación de causas secundarias de osteoporosis |
|
|
Hemograma Niveles de vitamina D Fósforo Hormona paratiroidea (PTH) Calcio sérico
|
Creatinina Fosfatasas alcalinas Transaminasas TSH Calcio, creatinina y sodio en orina de 24 hrs. |
Flujograma
A continuación se propone un flujograma para evaluar el riesgo de fractura en la mujer postmenopáusica.
Flujograma 1. Evaluación de riesgo de osteoporosis en mujer postmenopáusica
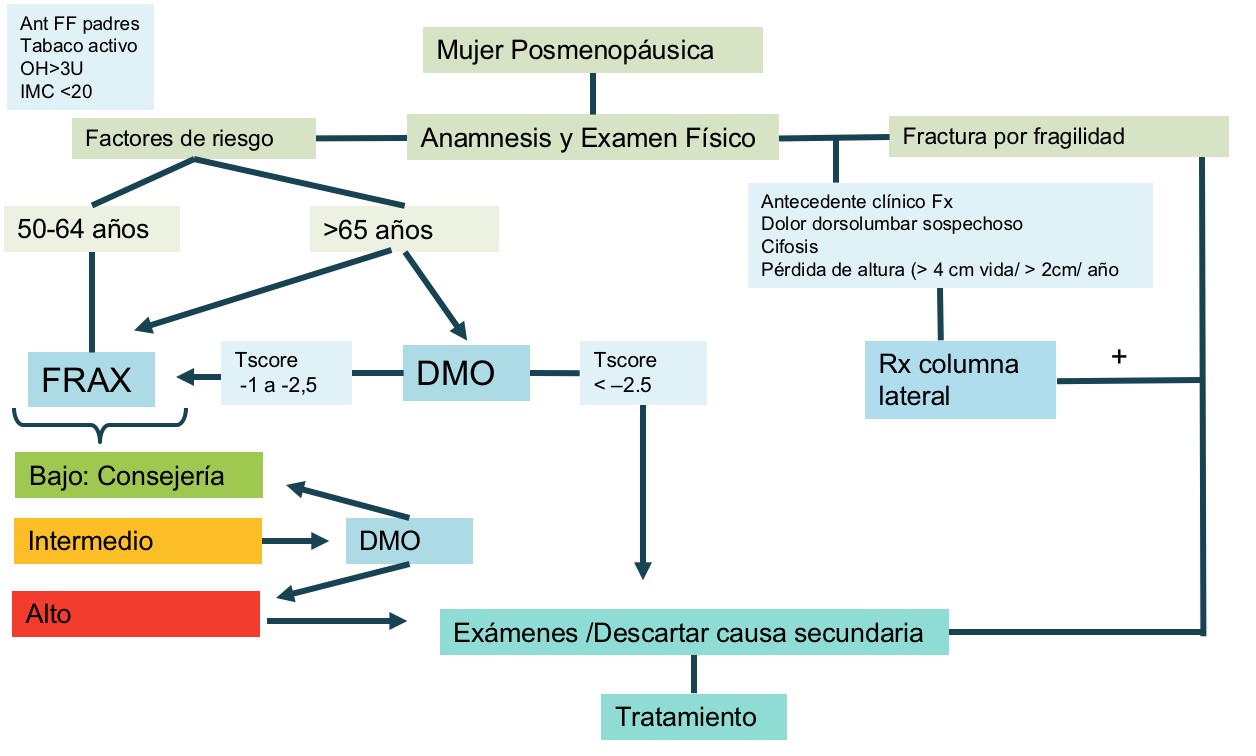
FF: Fractura fragilidad, OH: Alcohol, IMC: índice de masa corporal, Rx: radiografía.
Conclusiones
- La osteoporosis representa una carga de enfermedad significativa y va en aumento con el envejecimiento de la población.
- Se recomienda comenzar la evaluación de riesgo en mujeres postmenopáusicas o mayores de 50 años con anamnesis, examen físico y FRAX®.
- FRAX es una herramienta útil de predicción de riesgo de fractura para uso en APS.
- El uso FRAX con umbrales dependientes de la edad según población chilena nos podría ayudar a la toma de decisiones.
- Es fundamental descartar sistemáticamente causas secundarias en pacientes con osteoporosis o identificados con alto riesgo de fractura.