Definición
Se denomina Cardiopatía Coronaria a las alteraciones cardíacas secundarias a trastornos de la circulación coronaria. Tiene numerosas etiologías, siendo la más frecuente la ateroesclerosis coronaria y sus manifestaciones clínicas principales son la angina, el infarto del miocardio y la muerte súbita.
La enfermedad coronaria se ha constituido, durante el presente siglo, en la principal causa de muerte en la mayoría de los países más desarrollados del mundo. En los EE UU, la mortalidad por Infarto del Miocardio alcanzó la cifra récord de 190/100.000 hab. en 1968, es decir unas 475.000 personas fallecieron ese año por dicha causa. En nuestro país, si bien la magnitud del problema es muy inferior, la mortalidad por enfermedades cardiovasculares ha pasado de un 18,4% de todas las muertes en 1955 a un 27,4% en 1985.
De lo anterior se comprende porqué se han dedicado tantos esfuerzos a comprenderla, prevenirla, diagnosticarla y tratarla en forma cada vez más eficaz.
La enfermedad coronaria
Si bien existen numerosas patologías coronarias capaces de producir trastornos de la circulación coronaria, la más frecuente es la ateroesclerosis. Sin embargo, también otras causas pueden afectar la circulación coronaria, tales como embolias, arteritis, disección, estenosis ostiales, etc.
La lesión ateroesclerótica característica es la placa de ateroma. Los fenómenos que dan inicio a la placa no están completamente establecidos, pero se relacionan con la penetración y acumulación subendotelial de Colesterol, lo que estaría facilitado por daño de la íntima arterial, producido por factores como la hipertensión arterial, la diabetes, el tabaquismo, el estrés, etc.
Adicionalmente se observan los siguientes fenómenos:
– Acumulación sub-intimal de macrófagos;
– Infiltración y diferenciación de células musculares lisas, responsables de un aumento en el tejido conectivo;
– Daño endotelial y formación de trombos plaquetarios;
Todo lo anterior produce una placa ateroesclerótica, que disminuye las propiedades antitrombogénicas y vasodilatadoras del endotelio y que produce estenosis luminales, con disminución de la reserva coronaria. Las placas ateroesclerótica pueden progresar en forma lenta o brusca:
– Algunas placas poseen un alto contenido de elementos fibrosos e incluso calcificación. Son placas «estables» cuya traducción clínica habitual es un cuadro lentamente progresivo.
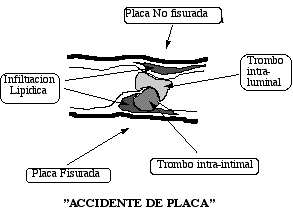 |
– Otras placas poseen un alto contenido graso y de macrófagos, y su evolución se caracteriza por mayor incidencia de accidentes agudos, como consecuencia de ruptura, hemorragias y trombosis sobre la placa («accidente de placa»). Su traducción clínica más característica es el infarto del miocardio y la angina inestable.
Durante el desarrollo de la placa, intervienen factores mecánicos, neurohumorales, metabólicos, etc. que se encuentran en plena investigación, lo que en el futuro nos permitirá conocer mejor las formas de prevenir y tratar la enfermedad.
El fenómeno
isiopatológico fundamental de la ateroesclerosis coronaria es la estenosis luminal, que afecta predominantemente a las arterias epicárdicas. Las estenosis inferiores al 50% del lumen no producen disminución de la reserva coronaria, es decir, no limitan significativamente los aumentos del flujo coronario que acompañan a los aumentos de la demanda. A medida que aumenta el grado de estenosis, se observa una progresiva disminución de la reserva coronaria, apareciendo evidencias de insuficiencia del riego coronario cuando aumenta la demanda. Las estenosis mayores del 90% pueden producir insuficiencia coronaria incluso en condiciones basales.Durante el desarrollo de la placa, intervienen factores mecánicos, neurohumorales, metabólicos, etc. que se encuentran en plena investigación, lo que en el futuro nos permitirá conocer mejor las formas de prevenir y tratar la enfermedad.
Cuando existe una estenosis «crítica» (mayor del 70%) en una arteria epicárdica, los vasos intramiocárdicos o de resistencia están al máximo de su dilatación, por lo que el flujo dependerá de la presión de perfusión y del grado de estenosis.
Además del grado de estenosis «anatómica», la vasoconstricción de las arterias coronarias epicárdicas puede ser muy importante en limitar el flujo coronario. Este fenómeno puede explicar la aparición de isquemia miocárdica sin aumentos del consumo de O2 miocárdico y en casos extremos, puede desencadenar la llamada angina de Prinzmetal o vasoespástica, la que puede presentarse incluso en ausencia de estenosis anatómica.
Otro factor que debe considerarse en el grado de isquemia determinada por una estenosis, es la circulación colateral, que ocasionalmente puede suplir un porcentaje importante de la circulación del territorio afectado.
La irrigación miocárdica inapropiada produce una «isquemia», que tiene los siguientes efectos:
– Metabólicos: Se produce aumento del contenido de lactatos y disminución del pH, del ATP y de los Creatinfosfatos.
– Mecánicos: Hay disminución de la contractilidad y de la distensibilidad en la zona isquémica. Puede haber falla ventricular aguda, disfunción de músculo papilar, etc.
– Eléctricos: Se producen cambios en los potenciales de reposo y de acción, lo que se traduce en inestabilidad eléctrica y arritmias. La isquemia suele tener traducción electrocardiográfica, pudiendo aparecer ondas T negativas; desnivel negativo de ST (isquemia subendocárdica) o desnivel positivo de ST (isquemia trasmural).
Factores de Riesgo Coronario
En los últimos 30 años se han realizado numerosos estudios epidemiológicos que han logrado identificar una serie de factores que se asocian a una mayor incidencia de la enfermedad. La identificación de estos factores ha permitido conocer mejor su origen y fisiopatología y ha servido de base para realizar campañas de prevención, consiguiéndose disminuir la incidencia de la enfermedad coronaria en donde se han efectuado.
Los factores de riesgo más importantes son:
– Hipertensión arterial
– Hipercolesterolemia
– Tabaquismo
– Diabetes
– Antecedentes Familiares de Cardiopatía Coronaria
Adicionalmente, ciertos rasgos de personalidad (tipo A), el sedentarismo y la obesidad, son también factores de riesgo, aunque de menor importancia relativa, ya que normalmente están asociados con algunos de los mencionados más arriba.
Cuadro Clínico
La enfermedad coronaria se presenta con una enorme variedad de cuadros clínicos, que van desde la muerte súbita hasta la insuficiencia cardíaca post infarto del miocardio, las que pueden dividirse, en general, en estables (v.gr. angina crónica) e inestables (angina inestable, infarto del miocardio, infarto no completado o no Q), clasificación que tiene implicaciones anatómicas, fisiopatólogicas, pronósticas y terapéuticas.
Período asintomático
Normalmente la enfermedad coronaria evoluciona asintomática durante períodos prolongados de tiempo, con un porcentaje elevado de pacientes cuya primera y única manifestación de la enfermedad es la muerte súbita. Tampoco es raro el hallazgo de pacientes que han tenido un infarto miocárdico que ha evolucionado en forma asintomática.
Angina de Pecho
La angina de pecho es la manifestación más típica de la Enfermedad Coronaria. De acuerdo a sus características clínicas, se puede distinguir la Angina Estable y la Angina Inestable, entidades clínicas con diferente evolución y pronóstico. Por otra parte, existe abundante evidencia de que un paciente con enfermedad coronaria puede presentar episodios de isquemia asintomática o silenciosa.
Forma «miocardiopática»
En un número bajo de pacientes, la enfermedad coronaria se presenta como una insuficiencia cardíaca por compromiso de la contractilidad de origen isquémico.
A) Síndrome coronario crónico o Angina Estable
Corresponde a un dolor o malestar, que habitualmente es retroesternal, de carácter opresivo, que en un alto porcentaje de casos puede irradiarse – o localizarse – en la región interescapular, cuello, mandíbula, hombros y brazos. Su característica más importante es su relación con algún factor desencadenante (esfuerzo, frío, emociones), siendo en general de corta duración (1 a 5 min.). El paciente habitualmente autolimita su actividad para evitar la aparición del dolor («vitrinear») ya que se previene y alivia con el reposo. Es variable a lo largo del día, siendo más frecuente al iniciarse las actividades. Ocasionalmente puede ser nocturno, lo que puede explicarse por alguno de los siguientes mecanismos: insuficiencia cardíaca, aumento circadiano de la frecuencia cardíaca y la presión arterial y las «pesadillas».
Normalmente tiene una aparición insidiosa y evoluciona lentamente en el tiempo.
La angina estable se debe a una isquemia miocárdica transitoria. Aparece habitualmente en hombres entre los 50 y 60 años (70-80%) y su sustrato anatómico es, en la mayoría de los casos, la estenosis crítica de 2 o 3 vasos coronarios.
En su historia natural puede observarse su agravación transitoria como consecuencia de la aparición de factores agravantes, como por ejemplo, hipertensión arterial, arritmias, anemia, etc.
Diagnóstico de la Angina estable
El diagnóstico de la angina de pecho se basa en la anamnesis. El examen físico es de poca utilidad diagnóstica y los exámenes de Laboratorio sirven principalmente para confirmarlo y para establecer mejor su pronóstico y tratamiento.
Examen físico. En la mayoría de los pacientes, el examen físico es normal, salvo la presencia habitual de un 4º ruido. Debe buscarse la presencia de factores agravantes o de riesgo (HTA, anemia, xantelasmas, hiper e hipotiroidismo, etc.), otras causas de angina (estenosis aórtica, miocardiopatía hipertrófica, hipertensión pulmonar, etc.) y signos de enfermedad vascular de otros territorios. También es importante descartar la presencia de disfunción ventricular izquierda e insuficiencia cardíaca.
Laboratorio Clínico General: no hay exámenes específicos, pero debe estudiarse los factores agravantes y de riesgo: Anemia, Dislipidemias, Diabetes, Insuficiencia renal, etc.
Radiografía de tórax: Sin valor específico, sirve para apreciar el tamaño del corazón y de la aorta torácica y para evaluar elementos de insuficiencia cardíaca, etc.
Electrocardiograma de reposo: En la gran mayoría de los pacientes con angina estable es normal o con mínimas alteraciones.
Test de Esfuerzo: Es el procedimiento de uso más extendido en la evaluación de los pacientes con angina crónica. Permite evaluar la capacidad física del paciente, reproducir las condiciones en que aparecen los síntomas y observar la respuesta del sistema cardiovascular al esfuerzo. Los elementos diagnósticos de Insuficiencia Coronaria son la aparición de angina o de un desnivel negativo de ST. Menos específico es la aparición de arritmias ventriculares. La hipotensión de esfuerzo generalmente traduce una falla ventricular izquierda de origen isquémico.
La especificidad y sensibilidad del Test de Esfuerzo varían según los criterios de positividad que se utilicen: entre más estrictos, la prueba será más específica pero menos sensible y viceversa.
Otro examen diagnóstico de uso frecuente, es la Cintigrafía Miocárdica de reposo y esfuerzo, en donde puede ponerse de manifiesto la existencia de áreas hipoperfundias durante el ejercicio, que se normalizan en reposo.
La Coronariografía es un examen insustituible en el diagnóstico de la Enfermedad Coronaria, ofreciendo información completa sobre la anatomía coronaria, información que no puede ser obtenida por ningún otro método diagnóstico de la actualidad. Tiene limitaciones en cuanto no da información directa sobre el significado funcional de las lesiones coronarias ni de la viabilidad de las zonas con disfunción miocárdica.
Pronóstico de la Angina estable
En los casos de Angina Estable, el pronóstico varía según la gravedad de las alteraciones del test de esfuerzo, el número de vasos comprometidos en la coronariografía y el grado de compromiso de la función ventricular izquierda, pudiendo variar entre el 2% y el 30% de morbimortalidad anual, en los grupos extremos.
Las complicaciones más frecuentes e importantes de la Angina de Pecho son la muerte súbita, el Infarto del Miocardio y la Insuficiencia Cardíaca.
Tratamiento de la Angina estable
En primer lugar es necesario definir si se trata de un cuadro clínico estable o inestable, ya que los pacientes inestables deben ser tratados en el hospital; en segundo lugar debe evaluarse el grado de compromiso funcional y los indicadores de riesgo clínico: edad y actividad del paciente, antecedente de infarto del miocardio, progresión de los síntomas, alteraciones del ECG y del Test de Esfuerzo, respuesta a tratamientos previos, factores agravantes y eventualmente, los hallazgos de la Coronariografía.
El objetivo principal del tratamiento de la Angina de pecho es disminuir la isquemia miocárdica, aumentando el flujo coronario y disminuyendo el consumo de O2 miocárdico. Otros objetivos son disminuir el riesgo de infarto, la supresión de las arritmias y detener la progresión de la enfermedad mediante el control de la hipertensión arterial y de los otros factores de riesgo.
En los pacientes con poco compromiso funcional y sin indicadores de gravedad, en general el tratamiento de elección es el medicamentoso. En los otros casos deberá plantearse la revascularización miocárdica, que puede lograrse mediante la angioplastía coronaria o la cirugía de puentes aorto-coronarios.
Terapia medicamentosa
Nitritos: son vasodilatadores coronarios y venosos. Disminuyen el consumo de O2 miocárdico (bajan ligeramente la P.A. y disminuyen el retorno venoso y el volumen del V.I.) y aumentan el flujo coronario, disminuyendo la vasoconstricción coronaria.
Ca++ antagonistas: tienen un efecto vasodilatador coronario y arteriolar, disminuyen la contractilidad cardíaca y algunos de ellos, también la frecuencia cardíaca.
Los B-bloqueadores, fundamentalmente disminuyen el consumo de O2 miocárdico por disminución de la frecuencia cardíaca y la contractilidad.
Acido acetilsalicílico (Aspirina): antiagregante plaquetario y fibrinolítico, disminuye el riesgo de accidente de placa en los pacientes anginosos.
Adicionalmente es fundamental identificar y tratar los factores de riesgo coronario: Hipertensión arterial, Diabetes, Hiperlipidemias, Tabaquismo, Obesidad, Sedentarismo, etc. Este último grupo de factores está muy asociado con estilos de vida inapropiados, por lo que el médico debe actuar motivando positivamente la adopción de hábitos de vida más sanos, proceso que es tan difícil de lograr como importante de conseguir.
B) Síndromes coronarios agudos
En este grupo se reúnen los cuadros clínicos «inestables», que se caracterizan por tener un mayor riesgo vital y de compromiso isquémico miocárdico. El sustrato anatómico habitual es la enfermedad coronaria, complicada por un accidente de placa o agravada por factores vasoespásticos.
Angina Inestable
Se entiende por «angina inestable» a una serie de situaciones que se ubican clínicamente entre la angina crónica y el infarto del miocardio. Habitualmente se trata de un dolor o malestar, que a diferencia de la angina estable, se presenta sin estricta relación con los esfuerzos o frente a esfuerzos mínimos, es en general más prolongado y no desaparece con el reposo. Frecuentemente es de inicio reciente y de evolución rápidamente progresiva. Puede complicar la evolución de un paciente con una angina crónica estable.
También se clasifican como «angina inestable» al dolor anginoso post-infarto o a los llamados «infarto no Q» (ver más adelante)
El diagnóstico de angina inestable se basa fundamentalmente en el cuadro clínico y en la aparición de alteraciones isquémicas al ECG, con onda T negativa o con infradesnivel del segmento ST. El diagnóstico diferencial se plantea con el infarto del miocardio, del que se diferencia principalmente por que no hay evidencias de necrosis significativa.
La angina inestable es una situación clínica grave, considerando que cerca del 25-40% de los pacientes presentan finalmente un IAM y su mortalidad a corto plazo es de un 10-15%.
Teniendo en cuenta su etiopatogenia, evolución natural y pronóstico, los pacientes con angina inestable deben ser tratados en el hospital. El tratamiento inicial consiste en el uso de Aspirina, Trinitrina e.v. y de Heparina e.v., pudiendo utilizarse también bloqueadores del calcio y betabloqueadores. Para definir el manejo a más largo plazo, es recomendable realizar una Coronariografia, con la cual se podrá definir la necesidad de revascularización (mediante angioplastía o cirugía) o de tratamiento medicamentoso.
Una situación especial lo constituye la angina vasoespástica o de Prinzmetal, caracterizada por episodios de dolor de reposo, que presenta supradesnivel transitorio de ST y frecuentes arritmias ventriculares durante las crisis. La mayoría de los pacientes con este tipo de angina no tienen lesiones coronarias críticas y su tratamiento es con bloqueadores del calcio o nitritos.