El vértigo presenta una serie de dificultades al momento de su evaluación, esto causa sobreuso de recursos, errores diagnósticos y pérdida de ventanas de oportunidad frente a patologías peligrosas. El enfoque TiTraTe es una propuesta que organiza el acercamiento diagnóstico de los síndromes vestibulares, lo que permite un uso apropiado de recursos y mayor certeza diagnóstica.
Noviembre 2020
INTRODUCCIÓN
El vértigo presenta una serie de dificultades a la hora de plantear un diagnóstico etiológico. La primera de ellas, es que no es un síntoma que los pacientes puedan reportar consistentemente, es así como los términos “mareo”, “vértigo”, “emborrachamiento”, “desmayo”, entre otros, son utilizados de forma indistinta. Cerca de un 80% de los pacientes utilizará 2 de estas palabras para describir sus síntomas y hasta un 50% utilizará 3.1 De ahí que el diferenciar el síntoma referido por el paciente entre vértigo o mareo carece de mayor valor clínico, a pesar de que típicamente el enfoque diagnóstico de vértigo se basa en este aspecto.2
Al catalogar el cuadro clínico con la palabra “vértigo” se dejan de considerar causas cardiovasculares, metabólicas, psiquiátricas y medicamentosas que son capaces de causar las mismas sensaciones que un paciente podría referir como vértigo. Esto lleva a que exista entre un 74-81% de error diagnóstico cuando un paciente consulta por mareo o vértigo3,4, perdiéndose ventanas de oportunidad para tratamiento de patologías peligrosas (15% de los casos). Además de eso, los exámenes son de poca utilidad clínica ya que <1% de las causas son detectadas de esa forma. El diagnóstico de mareo y vértigo es fundamentalmente realizado mediante la anamnesis y un examen físico dirigido. 2,5
EVALUACIÓN CLÍNICA
Lamentablemente, la anamnesis clásicamente se enfoca en analizar el síntoma de consulta y clasificarlo en uno de cuatro definiciones: vértigo, pre síncope, desequilibrio o “light-headedness”. Esto ha resultado ser un enfoque insuficiente para considerar adecuadamente la variedad de causas que pueden generar mareo, ninguna de las cuales suele explicar más del 10% de casos. En lugar de eso, la anamnesis debería centrarse en la periodicidad y gatillos que el síntoma presenta, lo que permite una mejor aproximación diagnóstica.5
Otra dificultad asociada al vértigo es el examen físico. El nistagmo es un signo asociado a causas vestibulares de vértigo y tiene sus propios desafíos al ser evaluado.3 Un adecuado examen ocular es necesario al momento de evaluar al paciente, lo cual requiere un profundo entendimiento del sistema vestibular o un ordenado enfoque diagnóstico para interpretar adecuadamente los hallazgos. Un mismo nistagmo puede reflejar una patología benigna o una maligna dependiendo del cuadro clínico que se esté sospechando.2
Lo mencionado anteriormente, anamnesis mal enfocada y conceptos erróneos sobre el examen ocular en vértigo, contribuye en parte a que exista una elevada tasa de error diagnóstico. Por otra parte, también tienden a sobre estimarse los factores de riesgo cardiovasculares al momento de decidir planes de estudio, en particular en el caso del Síndrome Vestibular Agudo (SVA). Al no poder definir adecuadamente el síndrome clínico, los médicos tienden a priorizar antecedentes como HTA o DM2 por sobre la clínica, lo que conlleva que varios pacientes adultos mayores terminen realizándose Tomografías Axiales Computarizadas para evaluar la posibilidad de un AVE. Esto causa que se realicen muchas más imágenes de las necesarias, generando un aumento en el gasto de recursos y una carga en el paciente, que varias veces debe ser hospitalizado para realizar dicho examen.6 Peor aún, la priorización de factores de riesgo no sólo aumenta estudios innecesarios en adultos mayores, sino que deja fuera de este tipo de estudio a los pacientes jóvenes que se presentan con SVA, perdiéndose la oportunidad de detectar y tratar un AVE.2
Debe mencionarse que el TAC no es un examen apropiado para la evaluación de AVE de fosa posterior (la causa clásica de AVE con SVA), teniendo una sensibilidad menor al 42%, sino que la imagen correspondiente es una Resonancia Magnética Nuclear con Contraste (considerada el Estándar de Oro); la cual, a su vez, podría tampoco detectar AVE en fases temprana.7,8
ENFOQUE SINDROMÁTICO: TiTraTe
Para resolver estos problemas se propuso el enfoque TiTraTe (Timing-Triggers-Targeted-Examination), creado por David E. Newman-Toker y su equipo en TiTrATE: A Novel, Evidence-Based Approach to Diagnosing Acute Dizziness and Vertigo, como una forma de dirigir la aproximación diagnóstica de forma más certera.9
Figura 1: Enfoque TiTraTe.9
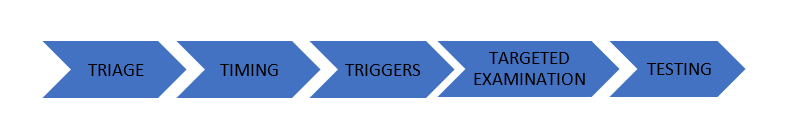
TRIAGE apunta a evaluar síntomas y signos sugerentes de patología grave, como estado mental alterado, signos vitales anormales o focalización neurológica, entre otros. Frente a la presencia de estos síntomas, el vértigo o mareo pasa a segundo plano y debe estudiarse, o derivarse para estudio, en busca de causas graves.9
TIMING se refiere a la temporalidad y periodicidad del síntoma. El tiempo de duración permite separar entre agudo (típicamente días) y crónico (típicamente sobre 3 meses). Si la sintomatología es constante o episódica también nos aporta información de valor que complementa el resto de la evaluación.9
TRIGGERS implica buscar gatillos en el caso de episodios. Si no hay gatillos se consideran episodios espontáneos, pero si existen estos deben ser detallados ya que dependiendo del tipo de gatillo se puede correlacionar a algunas patologías en particular (ej. posicional, trauma). Aquí es muy importante hacer la diferencia entre “gatillar” y “agravar”: los gatillos hacen aparecer el síntoma cuando basalmente no hay vértigo, mientras que el empeoramiento ocurre sobre una sensación de vértigo basal (constante).9
Con la evaluación de Timing y Triggers se pueden separar los síndromes vestibulares en 6 (Tabla 1). Debe aclararse aquí que “vestibular” hace referencia al síntoma de mareo, no a la causa de cuadro.9
TARGETED EXAMINATION nos lleva a realizar un examen físico dirigido según sean nuestras sospechas basadas en el síndrome vestibular probable al que llegamos en base a nuestra anamnesis.9
TESTING, finalmente, implica los exámenes a realizar si después de todo lo anterior aún hay dudas diagnósticas, dirigiendo según la sospecha clínica.9
Tabla 1: Síndromes Vestibulares según sus características.9

SVE-G = Síndrome Vestibular Episódico con Gatillo; SVE-E =Síndrome Vestibular Episódico Espontáneo; SVA-T =Síndrome Vestibular Agudo Tóxico/Traumático; SVA)= Síndrome Vestibular Agudo; SVC-G =Síndrome Vestibular Crónico de Contexto Específico; SVC-E =Síndrome Vestibular Crónico Espontáneo
El SVE-G tiene episodios de corta duración (segundos a minutos) y presenta un gatillo claramente reconocible en la anamnesis, como movimiento de la cabeza (inclinarse hacia atrás, girar cabeza sobre la cama) y cambios de posición (pararse desde posición sentada o supino). Dependiendo del gatillo el paciente podría sentir que el vértigo es constante, por lo que es importante hacer la diferencia entre “gatillo” y “agravante”, como lo mencionamos anteriormente. El examen físico de este síndrome apunta a reproducir el mareo mediante maniobras según la fisiopatología sospechada (Tabla 2).9
Tabla 2: Causas de Síndrome Vestibular Episódico con Gatillo9
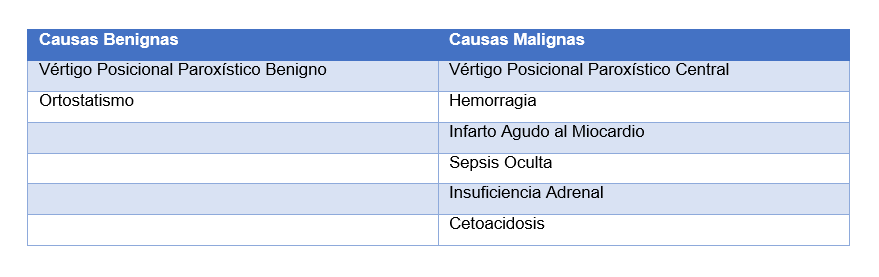
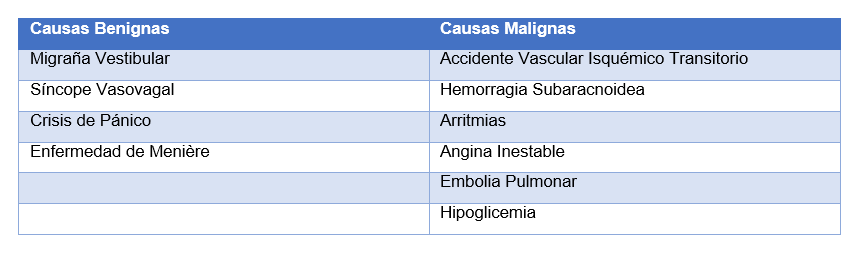
El SVE-E tiene episodios que van desde unos minutos hasta horas, sin un gatillo evidente. El origen espontáneo del síntoma determina que no sea posible reproducirlo en la atención clínica y sus características limitan los aportes a obtener del examen físico ya que típicamente el paciente no estará sintomático al momento de consultar. En estos casos la anamnesis tiene mucha más importancia en estos síndromes a la hora de obtener un diagnóstico (Tabla 3).9
Tabla 3: Causas de Síndrome Vestibular Episódico Espontáneo9
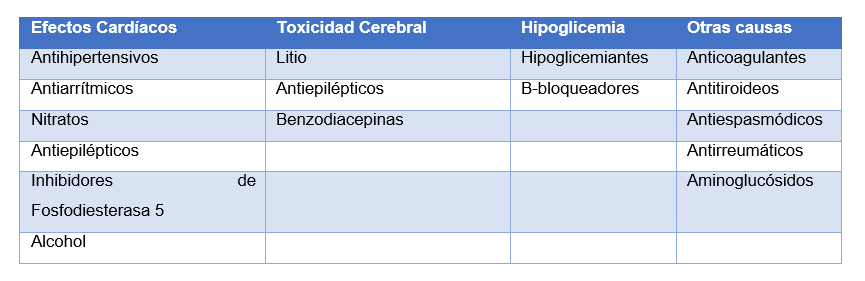
El SVA-T es un episodio agudo con causa reconocible cuya duración se extiende hasta la eliminación de dicha causa. Debido a las múltiples causas posibles, el síndrome puede presentar un gran abanico de síntomas que podrían causar confusión. Sus causas pueden dividirse en tóxico-metabólico (medicamentos) y traumáticas (accidentes, cizallamiento, barotrauma, etc.), y por lo general se puede detectar en la anamnesis. Debemos recordar que en la práctica clínica general usamos bastantes medicamentos que pueden causar mareo, como antihipertensivos, hipoglicemiantes y benzodiazepinas (Tabla 4).5,9
Tabla 4: Causas medicamentosas de mareo.5
El SVA tiende a tener una presentación aguda de al menos 24 horas con síntomas más intensos que suelen estar presentes al momento de la consulta. La causa benigna más reconocible es la neuritis vestibular, que cuenta con un adecuado tratamiento ambulatorio, y la causa maligna que más preocupa es el AVE. La ausencia de síntomas neurológicos, la ausencia de alteración de audición, la capacidad de caminar por cuenta propia y un protocolo HINTS (Head Impulse-Nystagmus-Test of Skew) que apunte a patología periférica son las señales que apuntan a la presencia de una causa benigna.9
Las causas crónicas de vértigo (SCV-G, SCC-E) son de manejo de especialidad, neurología u otorrinolaringología, y deben ser derivados según la sospecha clínica.9
CONCLUSIONES
El vértigo es un síntoma difícil de enfrentar en APS, dado lo subjetivo de la descripción de los pacientes y el amplio abanico de causas probables. Esto lleva a un importante grado de error diagnóstico, incluyendo la sobrestimación y subestimación de posibles causas malignas. El enfoque TiTraTe busca resolver estas falencias mediante un método de aproximación diagnóstica que permite separar a los cuadros vertiginosos en categorías sindromáticas. Esto se traduce en un mejor y más ordenado enfrentamiento, que puede ser utilizado para disminuir el error diagnóstico y actuar acertadamente frente a estos síndromes vestibulares según la clínica y el examen físico.
Bibliografía
- David E. Newman-Toker, Lisa M.Cannon, Matthew E. Stofferahn, Richard E.Rothman, Yu-Hsiang Hsieh, David S.Zee. Imprecision in Patient Reports of Dizziness Symptom Quality: A Cross-sectional Study Conducted in an Acute Care Setting. Mayo Clinic Proceedings Volume 82, Issue 11, November 2007, Pages 1329-1340. DOI: 10.4065/82.11.1329
- Kevin A. Kerber, David E. Newman-Toker. Misdiagnosing Dizzy Patients: Common Pitfalls in Clinical Practice. Neurologic Clinics 2015 Aug; 33(3): 565-75, viii. DOI: 10.1016/j.ncl.2015.04.009.
- Kevin A. Kerber, Lewis B. Morgenstern, William J. Meurer, Thomas McLaughlin, Pamela A. Hall, Jane Forman, A. Mark Fendrick, David E. Newman‐Toker. Nystagmus Assessments Documented by Emergency Physicians in Acute Dizziness Presentations: A Target for Decision Support?. Academic Emergency Medicine 2011; 18:619–626. DOI: 10.1111/j.1553-2712.2011.01093.x
- Royl G., Ploner C.J., Leithner C. Dizziness in the Emergency Room: Diagnoses and Misdiagnoses. European Neurology 2011; 66:256–263. DOI: 10.1159/000331046
- Herbert l. Muncie, Susan M. Sirmans, Ernest James. Dizziness: Approach to Evaluation and Management. American Family Physician 2017; 95 (3): 154-162.
- Ali S. Saber Tehrani, Diarmuid Coughlan, Yu Hsiang Hsieh, Georgios Mantokoudis, Fredrick K. Korley, Kevin A. Kerber, Kevin D. Frick, David E. Newman‐Toker MD. Rising Annual Costs of Dizziness Presentations to U.S. Emergency Departments. Academic Emergency Medicine 2013; 20:689–696. DOI: 10.1111/acem.12168
- David Y. Hwang, Gisele S. Silva, Karen L. Furie, David M. Greer. Comparative sensitivity of computed tomography vs. magnetic resonance imaging for detecting acute posterior fossa infarct. Journal of Emergency Medicine 2012 May;42(5):559-65. DOI: 10.1016/j.jemermed.2011.05.101
- Vahid Eslami, Daniel R. Gold, Tzu-Pu Chang, Katie Lobner, Maningbe B. Keita, Ali Saber-Tehrani, Amir Kheradmand, Nana Tevzadze, Zheyu Wang, Ari Blitz and David Newman-Toker. False Negative MRI-DWI and CT in Diagnosing Acute Posterior Fossa Ischemic Stroke: A Systematic Review. Annals of Neurology 2017 82 Supplement 21 (S137-S138). DOI: 10.1002/ana.25024
- David E. Newman-Toker, Jonathan A. Edlow. TiTrATE A Novel, Evidence-Based Approach to Diagnosing Acute Dizziness and Vertigo. Neurologic Clinics 2015 Aug; 33(3): 577-99, viii. DOI: 10.1016/j.ncl.2015.04.011.