INTRODUCCIÓN
La definición actual de epilepsia ha cambiado, y ya no está restringida a la aparición persistente de crisis epilépticas, sino a una enfermedad cerebral que implica la existencia de cualquiera de las siguientes situaciones1:
- Al menos 2 crisis epilépticas no provocadas que ocurran separadas en un plazo superior a 24 horas.
- Una crisis epiléptica no provocada, unido a una alta probabilidad de que aparezcan más crisis, similar al riesgo de recurrencia que hay después de presentar dos crisis no provocadas (al menos de un 60% en los próximos 10 años).
- Cuando se diagnostica un síndrome epiléptico.
En el año 2017, la ILAE (Liga Internacional contra la Epilepsia) publicó una nueva clasificación funcional de la Epilepsia2, que se resume en la Figura 1.
Figura 1: Clasificación de los Tipos de Crisis.
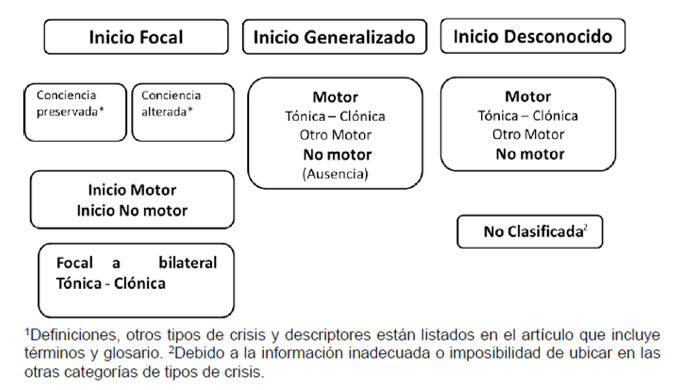
Fuente: Tomado de Fisher et al, ILAE 2017.
INTERVENCIONES EN EPILEPSIA
En Chile la prevalencia de epilepsia es de 17 a 10,8 por 1.000 habitantes, y su incidencia de 114 por 100.000 habitantes por año.3,4
Si bien, el diagnóstico y tratamiento de la Epilepsia siempre han sido resorte del Neurólogo Infantil, es importante saber que, en Chile, es el Médico de Atención Primaria quien ha sido definido como el profesional responsable de su seguimiento y del manejo no farmacológico integral, siendo entonces:
- Promover la adherencia a los medicamentos,
- Educar respecto de los desencadenantes de las crisis
- Apoyo en el manejo de las comorbilidades asociadas.
MANEJO INTEGRAL
- PROMOVER LA ADHERENCIA
La adherencia es el grado en el cual las conductas de los pacientes, relacionadas con el tratamiento, son consistentes con las recomendaciones proporcionadas por profesionales de la salud.
Una revisión sistemática (RS) del año 20186, que incluyó 22 estudios observacionales (N=3955 pacientes entre 6 meses y 18 años), analizó diferentes factores que pudiesen influir de manera positiva o negativa con la adherencia a fármacos antiepilépticos (FAE). La RS dio cuenta que el apoyo familiar, pertenecer a familias pequeñas, matrimonios sólidos, apoyo por parte del personal de salud y un nivel socioeconómico más alto se asociaban con una mejor adherencia a los FAE. Por el contrario, la polifarmacia, padres con trastornos depresivos, y ambientes familiares negativos se asociaban a una disminución en la adherencia.5
Una RS Cochrane6 publicada el año 2017, estudió las intervenciones que pudieran mejorar la adherencia. Se incluyó 12 estudios, con 1642 paciente con diagnóstico de Epilepsia, y se comparó diferentes intervenciones conductuales, educativas y mixtas, versus la no intervención. La tabla 1 resume algunos resultados. Dada la heterogeneidad de las intervenciones, no se pudo obtener un estimador de efecto global, por lo que se analizó cada uno de los estudios.
Tabla 1: Comparación intervenciones conductuales, educativas y mixtas.
|
INTERVENCIÓN |
N° ESTUDIOS/N° PARTICIPANTES |
RESULTADO |
GRADE |
|
CONDUCTUALES
|
2 RCT/89 Seguimiento 1-3m |
1 RCT muestra aumento de la adherencia |
MODERADO ⊕⊕⊕ |
|
EDUCACIONALES
|
8 RCT/1153 Seguimiento 4-13 sem |
3 RCT muestran aumento de la adherencia |
MODERADO ⊕⊕⊕ |
|
MIXTAS
|
3 RCT/522 Seguimiento: 6-12m |
2 RCT muestran aumento de la adherencia |
ALTO ⊕⊕⊕⊕ |
Fuente: Adaptado de Al-Aqeel et al, Cochrane 2017.
- EDUCAR RESPECTO DE LOS DESENCADENANTES DE LAS CRISIS
En la literatura se describen diferentes desencadenantes de crisis epilépticas, tanto endógenos como exógenos, los cuales se resumen en la tabla 2.7
Tabla 2: Factores desencadenantes
|
ENDÓGENOS |
EXÓGENOS |
|
|
Fuente: Adaptado de Rauch, E. Revista Chilena Epilepsia.
- APOYO EN EL MANEJO DE LAS COMORBILIDADES ASOCIADAS.
Un estudio ecológico publicado el año 20168 dio cuenta que, de los 6.635 niños entre 0 y 17 años con diagnóstico clínico de epilepsia estudiados, cerca del 78% presentaba al menos 1 comorbilidad. Es importante destacar que, al comparar los resultados con la población general, existe mayor asociación de comorbilidades en pacientes con Epilepsia, siendo mucho mayor la asociación con patológicas neurológicas y psiquiátricas. Algunos resultados se muestran en la tabla 3.
Tabla 3: Prevalencia de comorbilidades en pacientes con epilepsia v/s población infantil general
|
COMORBILIDADES |
PREVALENCIA |
OR (IC 99%) |
|
Médicas |
54.4% |
3.5 (3,3-3,7) |
|
Neurológicas |
41.3% |
25 (23,4-26,8) |
|
Psiquiátricas |
42.9% |
9,4 (8,7-10,0) |
Fuente: Adaptado de Aaberg et al. Pediatrics 2016.
Respecto de las patológicas psiquiátricas, la Guía GES del Minsal9, destaca que los pacientes con epilepsia tienen 2 veces más riesgo de presentar patológicas psiquiátricas y conductuales, entre ellos:
- Trastornos depresivos y ansiosos: suelen estar están subdiagnosticados en este grupo, y no tratarse, siendo que el tratamiento con inhibidores selectivos de la recaptación de serotonina (ISRS) es seguro en este grupo.
- Trastornos del Aprendizaje: en 56% de los pacientes con Epilepsia
- Trastorno por déficit atencional e hiperactividad: 3 a 5 veces mas posibilidades de desarrollarlo. El uso de Metilfenidato en estos pacientes también es seguro.
RESUMEN
Históricamente, la epilepsia ha sido una enfermedad manejada por neurólogos infantiles. Si bien el tratamiento farmacológico es fundamental en este grupo, y debe ser indicado por el neurólogo, el manejo no farmacológico puede y debe ser manejado en la atención primaria de salud de forma integral. Esto se traduce en:
- Buscar y promover aquellos factores que puedan asociarse a una mayor adherencia, recordando que existen factores relacionados a los pacientes y otros a su entorno, que permitan anticiparse a eventuales conductas; y estrategias que pueden aumentar en alguna medida la adherencia de los pacientes con Epilepsia.
- Reconocer y educar en la existencia de desencadenantes endógenos y exógenos que pueden asociarse a un aumento de las crisis, y que deberán ser discutidas y evitadas de manera adaptada a cada paciente.
- Recordar que la mayoría de los pacientes con epilepsia presentan alguna comorbilidad médica, siendo altamente subdiagnosticadas y no tratadas las comorbilidades psiquiátricas, lo que disminuye notablemente la calidad de vida de estos pacientes.
REFERENCIAS
- Tirado Requero, P. Alba Jimenez, M. (2015). Epilepsia en la infancia y la adolescencia. Pediatría Integral, XIX (9), 609-621.
- Fisher RS, Cross JH, French JA, Higurashi N, Hirsch E, Jansen FE, et al. Operational classification of seizure types by the international league against epilepsy: position paper of the ILAE commission for classification and terminology. (2017) 58:522–30. 10.1111/epi.13670
- Lavados J, Germain L, Morales A, Campero M, Lavados P. A descriptive study of epilepsy in the district of El Salvador. Acta Neurol Scand 1992; 85: 249-56.
- Chiofalo N, Kirschbaum A, Fuentes A, Cordero ML Madsen J. Prevalence of epilepsy in children of Melipilla, Chile. Epilepsia 1979; 20: 261-6.
- Yang, C. et al. (2018). The prevalence rates of medication adherence and factors influencing adherence to antiepileptic drugs in children with epilepsy: A systematic review and meta analysis. Epilepsy Research, 142, 88–99.
- Al-Aqeel, S., Gershuni, O., Al-Sabhan, J., & Hiligsmann, M. (2017). Strategies for improving adherence to antiepileptic drug treatment in people with epilepsy. The Cochrane database of systematic reviews, 2(2), CD008312.
- Rauch Avila, Erna. (2019). Factores desencadenantes de crisis epilépticas. Revista Chilena Epilepsia.
- Aaberg, K. Bakken, I. Lossius, M. Lund Soraas, C. Håberg, S. Stoltenberg, C. Surén, P. Chin, R. (2016). Comorbidity and Childhood Epilepsy: A Nationwide Registry Study. PEDIATRICS. 138. 10.1542/peds.2016-0921.
- (2014). Guía Clínica: Epilepsia en Niños.