El síndrome de ovario poliquístico (SOP) es la endocrinopatía más frecuente en las mujeres en edad fértil. En este artículo reflexionaremos sobre la dificultad que implica su diagnóstico, en especial en la adolescencia, considerando que los síntomas se sobreponen con cambios normales de esa etapa y que aún no hay consenso en puntos de corte claros para su estudio.
Palabras clave: síndrome de ovario poliquístico, adolescentes, hiperandrogenismo, oligomenorrea, APS, Medicina Familiar.
INTRODUCCIÓN
El síndrome de ovario poliquístico (SOP) es la endocrinopatía más frecuente en las mujeres en edad fértil, con una prevalencia global de 5 a 6,3% en adolescentes1, lo que puede variar en distintas regiones por diferencias culturales, demográficas y según la cantidad y calidad de evidencia disponible. En Chile no contamos con estudios de prevalencia.
La relevancia de esta patología recae en las complicaciones a corto, mediano y largo plazo que se asocian a este síndrome, entre las que se encuentran infertilidad, síndrome metabólico, trastornos del ánimo y la conducta alimentaria, cáncer endometrial, entre otros2,3,4, por lo que el diagnóstico temprano es fundamental.
DIAGNÓSTICO
El diagnóstico de SOP en adolescentes es difícil, ya que, los criterios establecidos pueden superponerse con cambios habituales de la adolescencia. La Guía Internacional para la Evaluación y el Tratamiento del Síndrome de Ovario Poliquístico, publicada el año 2023, indica que para su diagnóstico se necesita cumplir con los siguientes criterios5:
1) Hiperandrogenismo clínico y/o hiperandrogenemia
- El hiperandrogenismo se evalúa con el score de Ferriman-Gallwey modificado (imagen 1), siendo aceptado un punto de corte mayor o igual a 8 para determinar hiperandrogenismo, aunque en adolescentes podría considerarse un puntaje entre 4-6 puntos. Entre 16 y 25 puntos se considera moderado y severo en puntajes mayores a 25.
- También se manifiesta a través de acné moderado-severo que no responde a tratamiento habitual y alopecia androgénica.
- Para documentar la hiperandrogenemia se sugiere la medición de testosterona libre o índice de andrógenos libres, cuyos puntos de corte dependen del laboratorio y población de referencia.
Imagen 1: Score de Ferriman-Gallwey modificado.
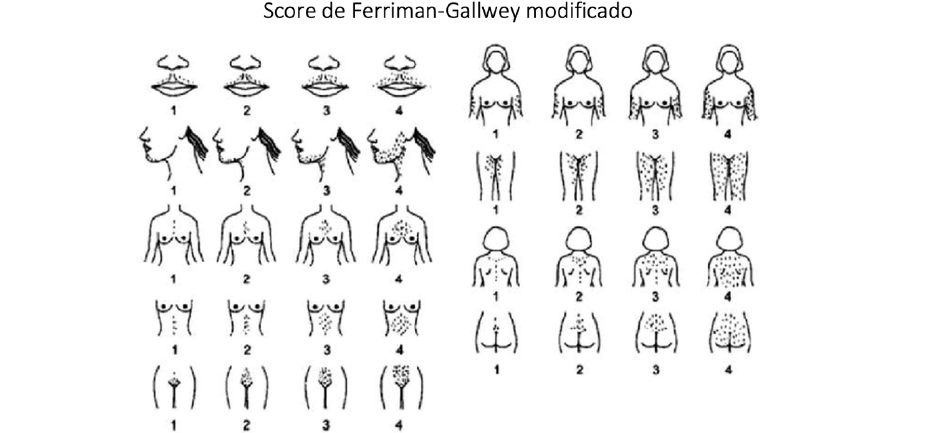
Fuente: Tomado de Revista colombiana de Endocrinología, Diabetes y Metabolismo.
2) Alteraciones menstruales
Durante el primer año post menarquia son frecuentes y normales las irregularidades menstruales, por lo que este criterio depende de los años post menarquia que cursa la paciente. La tabla 1 resume las recomendaciones de la guía al respecto5.
Tabla 1: Definición de ciclos irregulares
|
Tiempo post menarquia |
Definición de ciclos irregulares |
|
Menos de 1 año |
Los ciclos irregulares son normales en la transición puberal |
|
1 a 3 años |
<21 días o >45 días |
|
Más de 3 años |
<21 días o >35 días / <8 ciclos al año |
|
Más de 1 año |
>90 días en cualquier momento del ciclo |
|
Amenorrea primaria a los 15 años o 3 años desde la telarquia |
|
Fuente: Elaboración propia a partir de referencia citada.
Para el diagnóstico en adolescentes no se recomienda la realización de ecografía pélvica en búsqueda de criterios morfológicos hasta 8 años post menarquia5 ya que:
- hasta un 10% de las adolescentes sanas cursan con imágenes compatibles con SOP, sin padecerlo realmente6.
- el valor predictivo positivo para la ecografía en el diagnóstico de SOP es de 22%7. O sea, la realización de esta imagen no permite salir de la zona de incertidumbre y realizar un diagnóstico certero.
DIAGNÓSTICO DIFERENCIAL
El síndrome de ovario poliquístico es un diagnóstico de exclusión, por lo que debemos descartar otras patologías que pudiesen cursar con un cuadro clínico similar.
La tabla 2 resume los diagnósticos diferenciales a descartar y cómo orientar su diagnóstico.
Tabla 2: diagnósticos diferenciales y su estudio 6
|
Diagnóstico |
Estudio |
|
Hiperplasia suprarrenal no clásica |
17-hidroxiprogesterona |
|
Alteraciones tiroideas |
TSH – T4L |
|
Hiperprolactinemia |
Prolactina |
|
Insuficiencia ovárica prematura |
FSH |
Fuente: elaboración propia a partir de la referencia citada.
Existen algunas patologías que se deben descartar solo en caso de sintomatología concordante:
- Síndrome de Cushing: aumento ponderal con obesidad central, asociado a redondeo facial o facie de luna llena, cefalea, hirsutismo e hipertensión arterial, irregularidades menstruales, amenorrea y desarrollo sexual prematuro o tardío. Las manifestaciones cutáneas como acné́, plétora facial, estrías violáceas, hematomas con fragilidad capilar e hiperpigmentación, pueden estar presentes, pero ninguna de ellas es una característica clave para el diagnóstico8.
El estudio inicial se realiza con cortisol libre urinario en 24 horas. Se puede utilizar supresión nocturna con 1 mg de dexametasona por su sencillez9.
- Tumores adrenales/ováricos productores de andrógenos: estos deben sospecharse cuando existe una progresión rápida del hiperandrogenismo, signos de virilización (clitoromegalia, aumento de la masa muscular, disminución del tamaño mamario y/o engrosamiento de la voz, entre otros), la presencia de una testosterona total mayor a 200 ng/dL o aumento en el valor de DHEAS10. Se estudia con ecografía abdominal y pélvica.
Es importante recalcar que aquellas pacientes que no cumplen los criterios para el diagnóstico de SOP, deben ser consideradas pacientes de alto riesgo. Se sugiere seguimiento cada 3 años, o antes, si aparece nueva sintomatología o un signo de alarma 11. La figura 2 ofrece una guía al respecto.
Imagen 2: Pacientes en riesgo de SOP
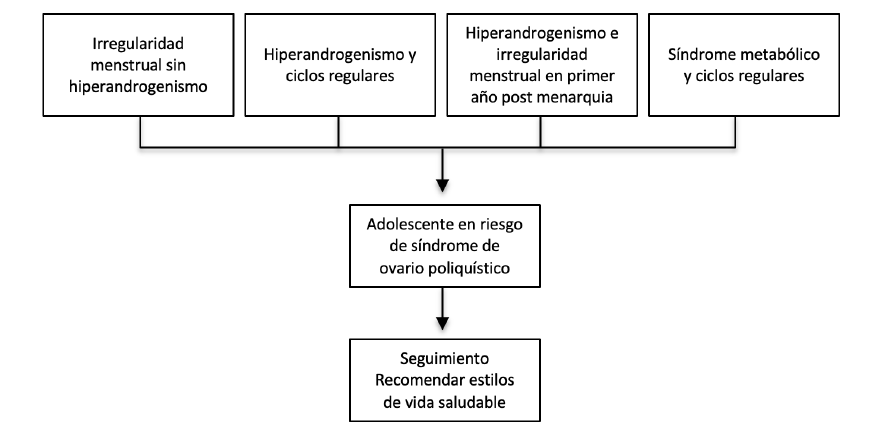
Fuente: elaboración propia a partir de la referencia citada.
CONCLUSIONES
- El síndrome de ovario poliquístico es una enfermedad frecuente en la mujer en edad fértil, con una prevalencia de 5-6,3% en la población adolescente.
- El diagnóstico de SOP en adolescentes es difícil, ya que los síntomas se superponen con cambios normales de la etapa.
- Los criterios diagnósticos de SOP en población adolescente corresponden a hiperandrogenismo o hiperandrogenemia, definida por testosterona libre o índice de andrógenos libres, más alteraciones menstruales (definidas según el tiempo transcurrido desde la menarquia).
- El diagnóstico de SOP, al ser de exclusión, exige descartar otras patologías que pudiesen cursar con sintomatología similar, por lo que debemos solicitar 17-hidroxiprogesterona, TSH + T4L, prolactina y FSH. Si la clínica es sugerente, descartar síndrome de Cushing.
- Siempre considerar signos de alarma de tumores productores de andrógenos: progresión rápida del hiperandrogenismo, signos de virilización (clitoromegalia, aumento de la masa muscular, disminución del tamaño mamario y/o engrosamiento de la voz, entre otros), la presencia de una testosterona total mayor a 200 ng/dL o aumento en el valor de DHEAS. Se estudia con ecografía abdominal y pélvica.
- Las pacientes que no cumplen con los criterios de SOP deben consignarse como adolescentes en riesgo y deben seguirse cada 3 años, con consejería para potenciar un estilo de vida más saludable.
REFERENCIAS
- Neven ACH, Forslund M, Ranashinha S, Mousa A, Tay CT, Peña A, Oberfield S, Witchel S, Teede H, Boyle JA. Prevalence and accurate diagnosis of polycystic ovary syndrome in adolescents across world regions: a systematic review and meta-analysis. Eur J Endocrinol. 2024 Sep 30;191(4):S15-27. doi: 10.1093/ejendo/lvae125
- Facio-Lince García A, Pérez-Palacio MI, Molina-Valencia JL, Martínez-Sánchez LM. Síndrome de ovario poliquístico y complicaciones metabólicas: más allá del exceso de andrógenos. Rev Chil Obstet Ginecol. 2021;80(6):515-9.
- Cooney LG, Lee I, Sammel MD, Dokras A. High prevalence of moderate and severe depressive and anxiety symptoms in polycystic ovary syndrome: a systematic review and meta-analysis. Hum Reprod. 2017 May 1;32(5):1075-91. doi: 10.1093/humrep/dex044.
- Silva R. Síndrome de ovario poliquístico e infertilidad. Rev Med Clin Condes. 2010;21(3):387-96.
- Teede HJ, Tay CT, Laven J, Dokras A, Moran LJ, Piltonen TT, Costello MF, Boivin J, Redman LM, Boyle JA, Norman RJ, Mousa A, Joham AE, on behalf of the International PCOS Network. Recommendations from the 2023 International Evidence-based Guideline for the Assessment and Management of Polycystic Ovary Syndrome. Fertil Steril. 2023 Oct;120(4):649-63. doi: 10.1016/j.fertnstert.2023.07.025.
- Roldán Martín MB, Corredor AB. Síndrome de ovario poliquístico en la adolescente. Pediatr Integral. 2020;XXIV(5):258-67.
- Peña J, Bryan J, Wan C, Oldfield AL, Ganga K, Carter FE, et al. Ultrasonographic criteria in the diagnosis of polycystic ovary syndrome: a systematic review and diagnostic meta-analysis. Hum Reprod Update. 2024;30(1):109-30.
- Valdés Gallego N. Síndrome de Cushing en remisión: del cortisol al paciente. Rev Esp Endocrinol Pediatr. 2022;13(Suppl 2):18-24.
- Santos S, Santos E, Gaztambide S, Salvador J. Diagnóstico y diagnóstico diferencial del síndrome de Cushing. Endocrinol Nutr. 2009;56(2):71-84.
- Grossman AB. Virilización suprarrenal. Manual MSD, versión para profesionales. Última modificación febrero 2024. Available from: https://www.msdmanuals.com/es/professional/trastornos-endocrinológicos-y-metabólicos/trastornos-suprarrenales/virilización-suprarrenal.
- Peña AS, Codner E, Witchel S. Criteria for Diagnosis of Polycystic Ovary Syndrome during Adolescence: Literature Review. Diagnostics (Basel). 2022 Aug 10;12(8):1931. doi: 10.3390/diagnostics12081931.