Puesto que la detección precoz de Prediabetes puede facilitar la puesta en marcha de medidas terapéuticas que eviten su progresión a diabetes, se propone en esta revisión el enfoque diagnóstico y terapéutico inicial para la prevención de Diabetes Mellitus tipo 2.
Palabras Claves: prediabetes, glicemia basal alterada, intolerancia a la glucosa, APS, medicina familiar
En nuestro país, la prevalencia de Diabetes Mellitus es cercana a un 12,3% de la población. Además el 88% de la población no realiza actividad física y mas del 70% de la población se encuentra en el grupo de personas con sobrepeso, obesidad y obesidad mórbida. (1)
La Prediabetes es una condición que se define como un estado caracterizado por la elevación de la concentración de glucosa en sangre, mas allá de los niveles normales, sin alcanzar los valores diagnósticos establecidos para Diabetes Mellitus tipo 2 (DM2). El término Prediabetes, también llamado hiperglicemia intermedia o disglicemia, incluye la presencia de una Glicemia Basal Alterada (GBA) de una Intolerancia a la Glucosa (ITG) o de ambas condiciones presentes al mismo tiempo. El diagnóstico se realiza mediante una glicemia basal en ayunas, la utilización de un Test de Tolerancia a la Glucosa Oral con una carga de 75grs de glucosa (TTGO), o mediante la medición de Hemoglobina Glicosilada (HbA1C).
Tabla 1: Puntos de corte para los diagnósticos de prediabetes.

ADA: American Diabetes Association
OMS: Organización Mundial de la Salud
TTGO: Test de tolerancia a la glucosa oral
La GBA, definida entre los márgenes de 100 – 125mg/dL es una situación intermedia entre la glicemia basal normal y la diabetes. La ITG se define como una glicemia plasmática en sangre venosa entre 140mg/dL y 199 mg/dL a las dos horas del test de tolerancia oral a la glucosa (TTGO) de 75g.
Actualmente no existe una denominación de consenso para la prediabetes en función de la hemoglobina glicosilada, considerándose un valor de corte entre 5,7 y 6,4% (2, 3). Sin embargo, en nuestra realidad este examen no se encuentra bajo la norma internacional establecida en todos los laboratorios, por lo que no se recomienda utilizar como método diagnóstico, prefiriendo el tamizaje mediante la toma de Glicemia Basal en ayunas y posteriormente el uso de un TTGO.
Al ser una entidad asintomática, se presenta el desafío de establecer a quiénes y cuándo hacer el tamizaje de esta condición. Se reconoce que cerca de un 25% de las personas que presentan una condición de prediabetes progresa a diabetes mellitus tipo 2 en un lapso de 3 a 5 años, aumentando al doble las probabilidades cuando se presentan ambas condiciones (GBA e ITG) de manera simultánea. El riesgo promedio de una persona con niveles normales de glucosa es de un 0,7% al año, aumentando a un 5 – 10% al año en aquéllos con prediabetes (4, 5).
No existen pruebas sólidas que apoyen la eficacia del tamizaje en Diabetes Mellitus tipo 2 en términos de morbimortalidad en población de bajo riesgo; sin embargo, no puede descartarse su eficacia en población de mayor riesgo (6). La mayoría de las intervenciones que han demostrado eficacia para la prevención de diabetes se han hecho en base a personas con Intolerancia a la glucosa (7). Por esto mismo se recomienda el uso de TTGO como método diagnóstico, sobre todo en aquéllos con GBA, ya que aproximadamente a un tercio de estos pacientes se les diagnosticará Diabetes Mellitus tipo 2. (3) Por lo tanto, en aquellos individuos con valores de glicemia basal alterado y quienes tengan rangos sobre lo normal de HbA1C, se debiese solicitar un TTGO.
Existen actualmente instrumentos de predicción clínica que podrían ayudar a detectar a la población blanco para realizar tamizaje mediante Glicemia Basal, como FINDRISK, ADARISK (2, 3) y la evaluación propuesta por el Consenso Latinoamericano de Prediabetes ALAD (8); sin embargo, no están validados para nuestra realidad. Hoy en día en Chile se utiliza la evaluación informal de Factores de Riesgo en adultos asintomáticos.
Se reconoce que la obesidad y el incremento de IMC es el factor de riesgo que mayor relación tiene con el desarrollo de Diabetes Mellitus tipo 2, al compararlo con factores de riesgo como la edad y la raza/etnia. La obesidad además tiene un riesgo modificado por la edad; es decir, personas obesas menores de 75 años tendrían un HR de 1,9 para el desarrollo de DM2 mientras que los obesos mayores de 75 años, un HR de 4 para la misma entidad (9).
Así mismo el sedentarismo (HR 3,57) y el tabaquismo (HR 1,7) se reconocen como factores de riesgo (2, 9). Por lo mismo, según la última recomendación de la American Diabetes Association (ADA), se debiese hacer tamizaje en los siguientes escenarios:
Tabla 2: Grupos de riesgo en quienes se sugiere tamizaje para prediabetes, según recomendaciones de la American Diabetes Association

Una vez establecido el diagnóstico, el objetivo principal del manejo en personas con Prediabetes es la detención de la progresión a Diabetes Mellitus tipo 2. (2, 3)
Se debe priorizar la modificación del estilo de vida poniendo énfasis en la disminución del peso y el incremento de actividad física, por lo mismo debido a que cada paciente es un individuo independiente, las guías internacionales y los consensos establecen la importancia de una atención centrada en el paciente, para así poder lograr cambios significativos que permitan lograr el objetivo propuesto. (2,3)
La mayor parte de la evidencia actual, en las que se basan las guías internacionales, se apoya en base al programa de prevención de diabetes (2, 3, 11) (DPP) donde se demostró que en aquellos pacientes donde se intervino de manera activa en el cambio de estilo de vida, se logró disminuir la incidencia de DM2 en un 58% comparado con el uso de placebo, y en un 39% comparado con el uso de Metformina. Se puso como objetivo una reducción del 7% de peso corporal al inicio del tratamiento y un aumento en el desarrollo de actividad física a 150 minutos semanales. El número de pacientes que se deben tratar con intervención de estilo de vida para reducir un caso de diabetes, corresponde a 6,9 pacientes a diferencia de la intervención con uso de metformina, que requiere tratar a 13,9 pacientes para el mismo objetivo. (10)
Actualmente frente al hallazgo de un estado prediabético, la recomendación sigue siendo priorizar el cambio de estilo de vida, idealmente con un programa de seguimiento activo y estricto.
Puntos clave:
- En adultos asintomáticos, podría considerarse una evaluación informal de factores de riesgo para la detección de prediabetes.
- Se deben considerar las pruebas de prediabetes en adultos asintomáticos que tienen sobrepeso u obesidad (IMC > 25 kg / m2) y que tienen uno o más factores de riesgo adicionales para los diabéticos (Ver tabla 2) independiente de la edad.
- Se sugiere utilizar un tamizaje oportunista cada 3 años en mayores de 45 años, dentro del contexto de detección de otros factores de riesgo cardiovascular.
- Se sugiere por lo menos un seguimiento anual para el desarrollo de diabetes en aquéllos con prediabetes
- Los pacientes con prediabetes se verían beneficiados al ser referidos a un programa de intervención de estilo de vida (Programa de Prevención de la Diabetes) para lograr y mantener una pérdida del 7% del peso corporal inicial y aumentar la actividad física de intensidad moderada (como caminar rápido) hasta por lo menos 150 min /semana.
- Se sugiere no prescribir fármacos de manera rutinaria en las personas con prediabetes.
- Se sugiere utilizar metformina en personas con prediabetes, que han fracasado con dieta y ejercicio en un lapso no menor a 6 meses y que presentan obesidad grado 2 (IMC mayor o igual a 35 kg/m2) o historia de diabetes gestacional y edad menor a 60 años.
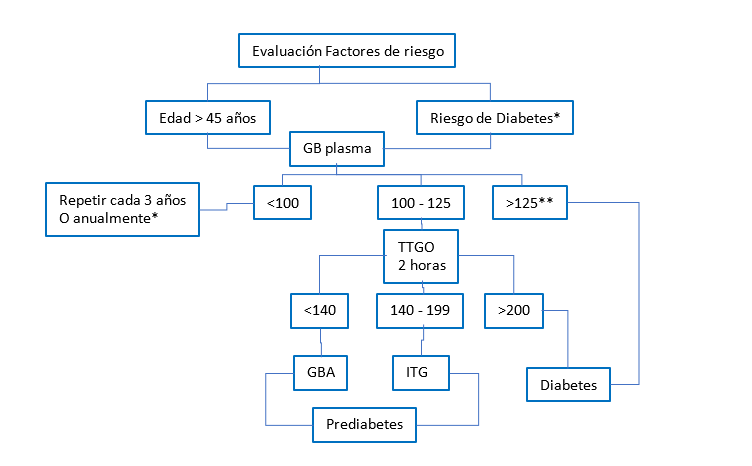
A continuación, se propone un algoritmo de enfrentamiento diagnóstico para población de riesgo.
Figura 1: Algoritmo de tamizaje y diagnóstico de Prediabetes
Bibliografía
- Encuesta Nacional de Salud 2016 – 2017, Ministerio de Salud, Gobierno de Chile.
- American Diabetes Association. Diagnosis and classification of diabetes, mellitus. Diabetes Care. 2017
- Mata-Cases M, et al. Consenso sobre la detección y el manejo de la prediabetes. Grupo de Trabajo de Consensos y Guías Clínicas de la Sociedad Española de Diabetes. Semergen. 2015.
- Nathan DM, Davidson MB, DeFronzo RA, et al. Impaired fasting glucose and impaired glucose tolerance: implications for care. Diabetes Care 2007; 30:753.
- Preventing type 2 diabetes: risk identification and inter-ventions for individuals at high risk. NICE public health guidance 38. Issued july 2012 [consultado 20 Ago 2014].
- Waugh NR, Shyangdan D, Taylor-Phillips S, Suri G, Hall B. Screening for type 2 diabetes: a short report for the Natio-nal Screening Committee. Health Technol Assess. 2013; 17:1—90, doi: 10.3310/hta17350.
- Diabetes Prevention Program Research Group. The prevalence of retinopathy in impaired glucose tolerance and recent-onset diabetes in the Diabetes Prevention Program. Diabet Med 2007; 24:137.
- Friege F., Lara Esqueda A. et al. Consenso de Prediabetes. Documento de Posición de la Asociación Latinoamericana de Diabetes (ALAD) Documentos de posición y consenso de ALAD. Volumen XVII – N° 4 – diciembre 2009
- McCulloch D, Robertson, P. Risk factors for type 2 diabetes mellitus, Sep 11, 2017. UptoDate.
- Reduccion in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med. 2002, February 7