Impacto de la frecuencia respiratoria en SDRA
Fecha: 20 de octubre 2021
Estimados amigos,
Felicitamos a Jaime Retamal y todo su equipo por su reciente publicación: “Physiological and inflammatory consequences of high and low respiratory rate in acute respiratory distress syndrome” en la prestigiosa revista Acta Anaesthesiol Scandinava [1]. En esta revisión narrativa, Jaime y su equipo analizan los principales estudios experimentales y clínicos que analizan cambios en la frecuencia respiratoria. Es también parte de una de las líneas de investigación de nuestro equipo.
Esto no es un tema menor, ya que la frecuencia respiratoria es un parámetro fundamental a la hora de configurar el ventilador mecánico. Su cambio no sólo debe considerar la eliminación de CO2, ya que, además de cambios en la ventilación alveolar, puede acompañarse de cambios importantes en la mecánica pulmonar, dinámica alveolar y fisiología cardiovascular. Sin embargo, la evidencia sobre su mejor programación es escasa, ya que la mayoría de estos estudios también cambia otros parámetros, como el volumen corriente o la PEEP.
Cómo programamos la frecuencia respiratoria ?
En la práctica clínica, una acción común para contrarrestar la hipercapnia debido a la estrategia de ventilación protectora de bajo Vt es aumentar la frecuencia respiratoria [2].
En la gran mayoría de los estudios clínicos que analizan diversas estrategias ventilatorias, la frecuencia respiratoria se ha establecido para mantener la pCO2 (35-45 mm Hg) o los niveles de pH (7,30-7,45) dentro de límites seguros [3]; dirigido a evitar la auto-PEEP [4] o incluso basándose en criterios arbitrarios (por ejemplo, menos de 35 respiraciones por minuto).
Es importante destacar que el aumento de la frecuencia respiratoria puede estar asociado con una mayor energía suministrada a los pulmones y, por lo tanto, potencialmente, un aumento de la lesión y la inflamación pulmonares (Figura) [5]. Además, un frecuencia más elevada puede requerir un flujo inspiratorio más alto o inducir auto-PEEP, y aumentar las presiones medias de la vía aérea e intratorácica [6]. Esto último puede producir compromiso hemodinámico, incluyendo una disminución del gasto cardíaco y un aumento de la resistencia vascular pulmonar.
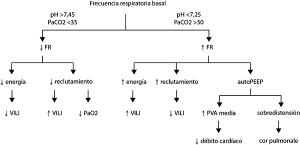
Figura: Elementos a considerar al titular la frecuencia respiratoria (FR).
VILI, daño inducido por la ventilación mecánica; PVA, presión de vía aérea.
Algunas consideraciones finales
En la reciente pandemia Covid, estamos evaluando el impacto de la disminución de la frecuencia respiratoria, tolerando hipercapnia moderada, sobre la mecánica respiratoria e intercambio de gases, y la liberación de mediadores proinflamatorios a nivel sistémico, en comparación con una estrategia convencional de frecuencia respiratoria alta [7]. Al disminuir la frecuencia respiratoria, logramos disminuir la ventilación minuto en más de un 30% y la energía en más de 40%, sin grandes cambios en la respuesta inflamatoria. Los resultados de este estudio pueden ser una guía para titular la frecuencia respiratoria en pacientes con falla respiratoria y necesidad de ventilación mecánica. Ya les informaremos al respecto.
Hasta donde sabemos, el impacto de la frecuencia respiratoria en resultados clínicos relevantes (días ventilador, mortalidad) sigue siendo incierto, ya que sólo se han realizado estudios clínico-fisiológicos con un número reducido de pacientes. Por ahora, lo sensato parece ser titular la frecuencia respiratoria para mantener la pCO2 y el pH dentro de límites seguros, teniendo en consideración su impacto sobre el reclutamiento, la presión media de vía aérea y la fisiología cardiopulmonar.
Un saludo cordial,
Equipo Terapia Ventilatoria UC
Santiago, 20 de Octubre de 2021
Referencias
1.Retamal J, Damiani LF, Basoalto R, Benites MH, Bruhn A, Larsson A, Bugedo G: Physiological and inflammatory consequences of high and low respiratory rate in acute respiratory distress syndrome. Acta Anaesthesiol Scand 2021, 65(8):1013-1022.
2.Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. The Acute Respiratory Distress Syndrome Network. N Engl J Med 2000, 342(18):1301-1308.
3.Writing Group for the Alveolar Recruitment for Acute Respiratory Distress Syndrome Trial I, Cavalcanti AB, Suzumura EA, Laranjeira LN, Paisani DM, Damiani LP, Guimaraes HP, Romano ER, Regenga MM, Taniguchi LNT et al: Effect of Lung Recruitment and Titrated Positive End-Expiratory Pressure (PEEP) vs Low PEEP on Mortality in Patients With Acute Respiratory Distress Syndrome: A Randomized Clinical Trial. Jama 2017, 318(14):1335-1345.
4.Rouby JJ, Lu Q: Bench-to-bedside review: adjuncts to mechanical ventilation in patients with acute lung injury. Crit Care 2005, 9(5):465-471.
5.Cressoni M, Gotti M, Chiurazzi C, Massari D, Algieri I, Amini M, Cammaroto A, Brioni M, Montaruli C, Nikolla K et al: Mechanical Power and Development of Ventilator-induced Lung Injury. Anesthesiology 2016, 124(5):1100-1108.
6.de Durante G, del Turco M, Rustichini L, Cosimini P, Giunta F, Hudson LD, Slutsky AS, Ranieri VM: ARDSNet lower tidal volume ventilatory strategy may generate intrinsic positive end-expiratory pressure in patients with acute respiratory distress syndrome. Am J Respir Crit Care Med 2002, 165(9):1271-1274.
7.Damiani F, Oviedo V, Alegría L, et al. Impact of Decreasing Respiratory Rate While Tolerating Moderate Hypercapnia on Lung Injury Markers in Patients with Covid-19 Related Acute Respiratory Distress Syndrome. Am J Respir Crit Care Med 2021;203:A2497