El concepto de baby lung
Fecha: 04/04/2014
En la década del 60, varios investigadores mostraron que la ventilación mecánica durante la anestesia y relajación muscular inducía la aparición de atelectasias e hipoxemia [1]. Elevados volúmenes corrientes fueron recomendados para prevenir las atelectasias en el intra y posoperatorio. En 1967, Ashbaugh describe 12 pacientes que presentaron apremio respiratorio súbito e hipoxemia asociado a infiltrados pulmonares difusos en la radiografía de tórax [2]. A comienzos de los 70, la estrategia ventilatoria de estos pacientes consideraba el uso de volúmenes corrientes de 10 a 15 ml/Kg para prevenir atelectasias e intentar normalizar la gasometría arterial. Las altas presiones en la vía aérea sugerían un compromiso pulmonar difuso y un parénquima rígido.
Baby lung
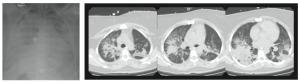
Figura 1: Radiografía de tórax (izquierda) y tomografía computada (derecha, a nivel de tercio superior, medio e inferior) de una mujer de 33 años, que presentó una aspiración pulmonar de contenido gástrico durante la extubación al finalizar una cirugía ginecológica de urgencia. La radiografía de tórax muestra infiltrado pulmonares bilaterales, difusos, y una silueta cardíaca de tamaño normal. La tomografía computada muestra un patrón heterogéneo, con áreas normales y zonas condensadas, que predominan en las regiones dependientes o dorsales del pulmón.
Con el advenimiento de la tomografía computarizada en clínica, Gattinoni y cols. analizaron cuantitativamente los pulmones de pacientes con SDRA, encontrando que el tejido con aireación normal era de 200 a 500 gramos, vale decir, el tejido aireado de un niño de 5 a 6 años [3]. Morfológicamente, el compromiso pulmonar era muy heterogéneo y el tejido con aireación normal estaba disminuído (Figura 1). En consecuencia, en el SDRA se está frente a un pulmón fisiológicamente pequeño, y no rígido como se pensaba, con una menor superficie disponible para el intercambio gaseoso. Así, el uso de volúmenes corrientes (Vt) suprafisiológicos en un paciente con un baby lung es capaz de sobredistender y generar gran tensión (stress) y elongación (strain) del parénquima pulmonar, siendo éste el principal mecanismo causante del daño inducido por la ventilación mecánica.
La descripción del concepto del baby lung, llevó a Hickling y cols. a usar bajos Vt para descansar el pulmón (rest the lung) en una serie de 50 pacientes con SDRA, resultando en grados variables de hipercapnia, pero con una baja mortalidad [4]. La revolución de este concepto no fue el uso del bajo Vt per se, sino el cambio de los objetivos de la ventilación mecánica. Más que buscar la normalización del intercambio gaseoso, nuestra meta actual es optimizar el reclutamiento alveolar y evitar el daño inducido por el ventilador. Estos conceptos gatillaron varios estudios clínicos en la década del 90 que compararon una estrategia con limitación de Vt o presión de la vía aérea vs la ventilación tradicional. El estudio del ARDSnet, 10 años después, les daría la razón [5].
La tomografía computarizada (TC)
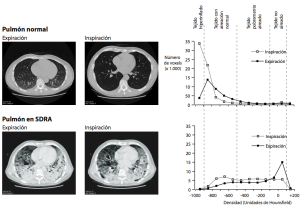
La TC es una herramienta diagnóstica mínimamente invasiva, que evalúa en forma regional y cuantitativa el parénquima pulmonar. Consiste en una malla de pequeños cuadrados (voxel), cada una con valores discretos de densidad, definidos en Unidades de Hounsfield (HU), que se relaciona anatómicamente con la densidad del parénquima. En el tejido pulmonar las densidades varían entre -1000 HU (densidad del aire) y cercano a 0 HU (densidad del agua), siendo entre -900 y -500 la densidad del tejido con aireación normal (Figura 2). En el SDRA existe un aumento en la densidad gobal del pulmón (i.e. peso), secundario a congestión, especialmente en las zonas dependientes (dorsales) del pulmón. Densidades entre -100 y +100 HU refleja el tejido no aireado que está contribuyendo al cortocircuito (shunt) pulmonar, y puede ser debido a colapso (atelectasias), inundación o condensación. El reclutamiento alveolar, inducido por el uso de PEEP (positive end expiratory pressure) o altas presiones inspiratorias, es inicialmente un concepto anatómico, i.e. morfológico, que ha sido definido en los estudios clínicos como la disminución del tejido no aireado.
En estudios posteriores, la TC ha permitido entender una serie de procesos fisiopatológicos del pulmón dañado como la inestabilidad alveolar, el potencial de reclutamiento o la presencia de amplificadores de estrés en el parénquima pulmonar. También ha permitido visualizar y cuantificar la respuesta del pulmón a la terapia ventilatoria, en particular el impacto del PEEP y el volumen corriente en los determinantes del daño pulmonar [6]. Todo esto sin mencionar la utilidad clínica de realizar una TC en un paciente con falla respiratoria de etiología no precisada. De todo esto seguiremos hablaremos en otra oportunidad.
Conclusión
La revelación de un pulmón pequeño (baby lung) con la TC a fines de la década del 80 revolucionó el manejo de los pacientes con SDRA. En ellos estamos frente a un pulmón fisiológicamente pequeño, y no rígido, con una menor superficie disponible para el intercambio gaseoso. Así, el uso de volúmenes corrientes (Vt) elevados en un paciente con un baby lung, es el principal mecanismo fisiopatológico responsable del daño inducido por la ventilación mecánica. Para aquellos interesados, les recomendamos una breve revisión e historia del concepto de baby lung [7]. Y como guinda de la torta, en mayo tendremos en Chile a uno de sus protagonistas: el Profesor Antonio Pesenti. Están todos invitados.
Un saludo cordial, Equipo Terapia Ventilatoria UC
Referencias
1. Bendixen HH, Hedley-Whyte J, Laver MB: Impaired Oxygenation in Surgical Patients during General Anesthesia with Controlled Ventilation. A Concept of Atelectasis. N Engl J Med 1963, 269:991-996.
2. Ashbaugh DG, Bigelow DB, Petty TL, Levine BE. Acute respiratory distress in adults. Lancet 1967; 2(7511): 319-23.
3. Gattinoni L, Pesenti A, Bombino M, et al. Relationships between lung computed tomographic density, gas exchange, and PEEP in acute respiratory failure. Anesthesiology 1988; 69(6): 824-32.
4. Hickling KG, Henderson SJ, Jackson R. Low mortality associated with low volume pressure limited ventilation with permissive hypercapnia in severe adult respiratory distress syndrome. Intensive Care Med 1990; 16(6): 372-7.
5. Ventilation with lower tidal volumes as compared with traditional tidal volumes for acute lung injury and the acute respiratory distress syndrome. The Acute Respiratory Distress Syndrome Network. N Engl J Med 2000, 342(18): 1301-1308.
6. Bruhn A, Bugedo D, Riquelme F, et al. Tidal volume is a major determinant of cyclic recruitment-derecruitment in acute respiratory distress syndrome. Minerva Anestesiol 2011; 77(4): 418-26.
7. Gattinoni L, Pesenti A. The concept of «baby lung». Intensive Care Med 2005; 31(6): 776-84.