Asincronía paciente ventilador: una clasificación informal, pero práctica.
Fecha: 21/12/2017
Estimados amigos:
Acabamos de terminar la 10ª versión de nuestro Diplomado en Medicina Intensiva: Fisiopatología Aplicada y Manejo Avanzado, discutiendo diversos aspectos del manejo ventilatorio (Fig 0).

Figura 0: Cerrando nuestro diplomado, de izq a der: Jaime Retamal, Guillermo Bugedo, Orlando Díaz, Gastón Murías, Alejandro Bruhn y Glenn Hernández.
En particular, el tema de la asincronía tuvo un rol destacado dada la complejidad del tema y la atención que ha recibido en los últimos años en relación a sus mecanismos fisiopatológicos, manejo clínico y significado pronóstico.
Pese a lo anterior, aún no hay una clasificación consensuada que nos oriente en sus mecanismos, al mejor tratamiento o cuál es el pronóstico [1-3]. De hecho, la gran mayoría de de las asincronías pasa desapercibida, en especial si ocurre en forma ocasional o el paciente no está agitado. El tema se complejiza frente a los diversos modos de ventilación, la necesidad de medir la actividad diafragmática (eléctrica o mecánica) para una correcta interpretación de la asincronía, el impacto de los sedantes y la función cerebral, y las múltiples cointervenciones en los pacientes críticos.
Además, una misma asincronía puede obedecer a mecanismos muy distintos. Por ejemplo, el doble gatillo puede ocurrir por el ciclaje precoz de la fase inspiratoria a la expiratoria (tiempo inspiratorio del ventilador corto), cuando el tiempo inspiratorio neural del paciente es prolongado, frecuentemente si hay efecto residual de opiáceos (Fig 1, izquierda). Éste es el clásico breath stacking de la literatura. Sin embargo, la insuflación pasiva por el ventilador en pacientes sedados también puede generar una contracción del diafragma (Fig 1, derecha) [4]. Este es el gatillo o trigger reverso (entrainment), que también genera un doble ciclo inspiratorio, y en ocasiones es muy difícil de diferenciar del doble gatillo secundario al ciclaje precoz. En ambos casos, el volumen adicional al volumen corriente programado pudiera generar daño secundario al sobreestiramiento del parénquima pulmonar.
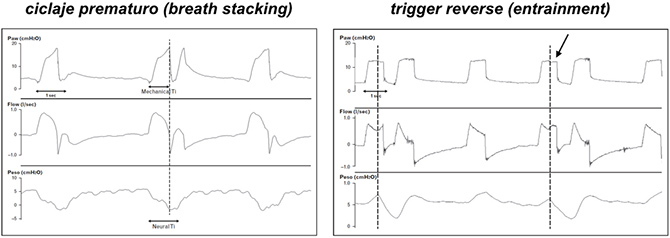
Figura 1: En estos gráficos tenemos de arriba abajo las curvas de presión de vía aérea, flujo y presión esofágica. A la izquierda se observa que el tiempo inspiratorio del ventilador es menor a un segundo, mientras el esfuerzo inspiratorio del paciente, representado por la caída en la presión esofágica, dura casi dos segundos (breath stacking). A la derecha se aprecia un trigger reverso (entrainment), detectado por el descenso en la presión esofágica al final del ciclo inspiratorio (flecha), que representa una contracción activa del diafragma y la generación de un segundo ciclo ventilatorio. (imágenes de referencia [2])
Así, no habiendo una clasificación universal, les comento una clasificación bastante informal pero práctica, que les puede ayudar en la toma de decisiones:
1. Asincronías inocuas
Hay una serie de asincronías cuyo significado es incierto, pero o son muy transitorias o son de fácil solución. Habitualmente aparecen al suspender los sedantes, durante la transición del soporte ventilatorio total al asistido, y pueden persistir hasta la prueba de ventilación espontánea. Entre ellas tenemos el gatillo inefectivo, no por hiperinflación dinámica sino por un esfuerzo inspiratorio aún débil.
Algunas asincronías de fase (de la fase inspiratoria a la expiratoria), tanto por ciclaje precoz como tardío, si no son muy frecuentes y están asociadas a un volumen minuto bajo, pueden ocurrir y no representar un evento alarmante.
2. Asincronías algo vergonzosas (y de las cuales nadie está libre)
Aquí está la clásica asincronía de flujo o demanda, que ocurre cuando el ventilador no satisface la demanda de flujo del paciente, y es vergonzosa pues esta es el objetivo básico de nuestro soporte: ventilar. Es más común en el modo ventilación controlada por volumen (flujo fijo), cuando despertamos al paciente y éste aumenta su demanda ventilatoria. Es causa de disnea, agitación, y se soluciona fácilmente liberando el flujo, ergo con modalidades presurizadas. La máxima expresión de esta asincronía es cuando la presión media de vía aérea es menor o igual al PEEP programado (Fig 2).
Más bochornoso es cuando, durante el horario de visitas, el familiar del paciente te refiere que éste parece no estar respirando bien y, peor aún, tiene razón. Habitualmente el paciente aparece agitado, con aumento del trabajo respiratorio y uso de musculatura accesoria. El manejo habitualmente parte con un bolo de sedación, observar ventilación y hemodinamia, y variadas explicaciones sobre la complejidad del manejo ventilatorio y el necesario entrenamiento muscular.
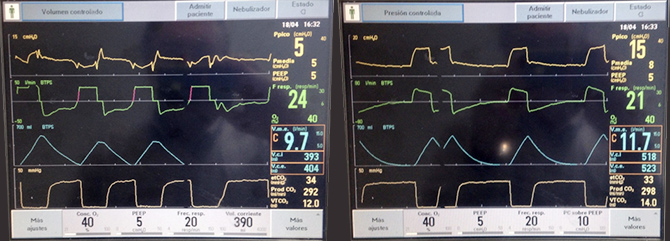
Figura 2: A la izquierda se se reconoce la ventilación controlada por volumen en la segunda curva, por el clásico flujo fijo o rectangular. Sin embargo, la presión de vía aérea se ve amputada y no se reconocen las presiones pico ni meseta. De hecho, la presión media es igual al nivel PEEP, lo que significa que no hay un soporte inspiratorio. Esto se soluciona pasando a una modalidad presurizada, en la cual el flujo se libera (en patrón desacelerativo) y el volumen corriente es variable. Al pasar a la modalidad presurizada, hay que controlar que el volumen corriente no sea excesivo.
3. Asincronías peligrosas
La asincronía peligrosa ocurre cuando existe la posibilidad de daño. Si bien no existe una evidencia sólida, la asincronía puede dañar si está asociada a un aumento en el volumen minuto o en la presión transpulmonar. Para ser más objetivos, cualquier forma de asincronía frente a un volumen minuto sobre 200 ml/min/kg (peso ideal), o con un gran esfuerzo inspiratorio, uso de musculatura accesoria o respiración paradojal, debe ser corregida rápidamente y revisar sus causas.
El doble gatillo independiente de su causa y la modalidad ventilatoria (volumen o presión) puede aumentar el volumen corriente espirado, de modo que si es muy frecuente pudiera dañar por sobredistensión. En este sentido, un índice de asincronía (la relación entre el número de eventos asíncronos dividido por el número total de ciclos del ventilador) sobre 10%, nos puede alertar cuando debe ser tratada activamente [5]. Algo similar ocurre con el concepto de clusters de asincronía, períodos con más de 30 esfuerzos inefectivos en 3 minutos [6].
El máximo representante de este grupo es la anarquía ventilatoria, en que confluyen múltiples formas de asincronía, siempre con agitación y gran hiperventilación. Además de verse mal, la anarquía ventilatoria no le hace ningún bien al paciente y debe ser rápidamente controlada mediante drogas endovenosas.
Conclusiones
La asincronía es un tema muy complejo, fisiopatología y tratamiento variables, con poca evidencia clínica, y pronóstico incierto. Esperamos que esta revisión le sirva para ordenar sus ideas, o les motive a seguir estudiando e investigando el tema.
A nombre de nuestro Departamento de Medicina Intensiva y el equipo de Terapia Ventilatoria UC, les deseamos unas felices fiestas de fin de año y un 2018 lleno de paz y decisiones correctas.
Equipo Terapia Ventilatoria UC
Departamento de Medicina Intensiva UC
Santiago, 20 de Diciembre de 2017
Referencias
1. Sassoon CS, Foster GT: Patient-ventilator asynchrony. Current opinion in critical care 2001, 7(1):28-33.
2. Dres M, Rittayamai N, Brochard L: Monitoring patient-ventilator asynchrony. Current opinion in critical care 2016, 22(3):246-253.
3. Kacmarek RM, Villar J, Blanch L: Cycle asynchrony: always a concern during pressure ventilation! Minerva anestesiologica 2016, 82(7):728-730.
4. Akoumianaki E, Lyazidi A, Rey N, Matamis D, Perez-Martinez N, Giraud R, Mancebo J, Brochard L, Richard JM: Mechanical ventilation-induced reverse-triggered breaths: a frequently unrecognized form of neuromechanical coupling. Chest 2013, 143(4):927-938.
5. Blanch L, Villagra A, Sales B, Montanya J, Lucangelo U, Lujan M, Garcia-Esquirol O, Chacon E, Estruga A, Oliva JC et al: Asynchronies during mechanical ventilation are associated with mortality. Intensive care medicine 2015, 41(4):633-641.
6. Vaporidi K, Babalis D, Chytas A, Lilitsis E, Kondili E, Amargianitakis V, Chouvarda I, Maglaveras N, Georgopoulos D: Clusters of ineffective efforts during mechanical ventilation: impact on outcome. Intensive care medicine 2017, 43(2):184-191.